As varices das extremidades inferiores son unha enfermidade caracterizada pola función prexudicada das veas das pernas. Pode ocorrer sen signos visibles ou ter un patrón de vea claro - todo depende do tipo e etapa. Unha parte esencial desta enfermidade é a ruptura das válvulas venosas, sen a cal a vea xa non funciona correctamente. Isto leva á aparición de veas agrandadas e mala circulación sanguínea na perna.
Causas das varices
O sangue venoso móvese cara arriba, desde os dedos dos pés ata o tronco; Se o proceso é perturbado, queda atrapado nas pernas. O corazón non pode xerar suficiente succión para levantar o sangue cara arriba. Hai unha serie de mecanismos, o máis importante é a bomba muscular (bomba muscular-venosa). As válvulas determinan a dirección do fluxo sanguíneo, polo que se moven de abaixo cara arriba. Cando o sangue tenta fluír de volta debido á gravidade, as válvulas péchanse e non o deixan pasar.
Cando os músculos das pernas se contraen, por exemplo ao camiñar, o sangue é "empuxado" na vea e diríxese cara ao corpo. Cando os músculos se relaxan, a vea énchese de sangue que é "succionado" desde abaixo. A falla do mecanismo leva a varices das extremidades inferiores.
Hai varios factores que desencadean a aparición da enfermidade. Divídense en 2 grandes grupos:
- Hereditario. Un dos pais ou parentes próximos ten a patoloxía. Esta é a causa das varices no 90% dos pacientes.
- Adquirido. Prodúcese debido ao efecto adverso dos factores provocadores.
O principal culpable é a xenética. E xa se lle impoñen outras circunstancias:
- un traballo que require estar de pé ou sentado durante longos períodos de tempo (vendedores, oficinistas, condutores, cirurxiáns);
- O embarazo como unha "revolución hormonal" no corpo dunha muller (as veas estiráronse e fanse perceptibles, despois do parto non sempre se restauran e con cada novo embarazo a situación empeora);
- As enfermidades dos órganos pélvicos impiden a drenaxe e aumentan a presión nas veas;
- tomar medicamentos hormonais (que fan que as paredes vasculares sexan menos elásticas);
- paixón excesiva polos procedementos de quecemento (visitando un baño, sauna);
- aumento da presión intraabdominal (con tos crónica ou estreñimiento);
- traballo físico pesado, transportando cargas pesadas (cargadores, peiraos, traballadores da construción);
- Sobrepeso (máis volume de sangue significa máis tensión nos vasos);
- Lesións que afectan as veas e reducen o fluxo sanguíneo;
- factores biolóxicos: idade, crecemento elevado;
- malos hábitos (alcohol, cigarros)
- falta de actividade física;
- Usar roupa de compresión.
Ao deitarse, as veas repousan e o sangue practicamente flúe por elas en dirección das pernas ao corazón. Gústalles traballar cando os seus músculos os apoian activamente mentres camiñan. Cando está de pé e sentado, as veas están expostas a unha enorme tensión. Se poden resistir ou non este estrés depende da herdanza e da presenza doutros factores provocadores.
Agora que descubrimos as razóns, pasemos aos síntomas das varices.
Como se manifestan as varices?
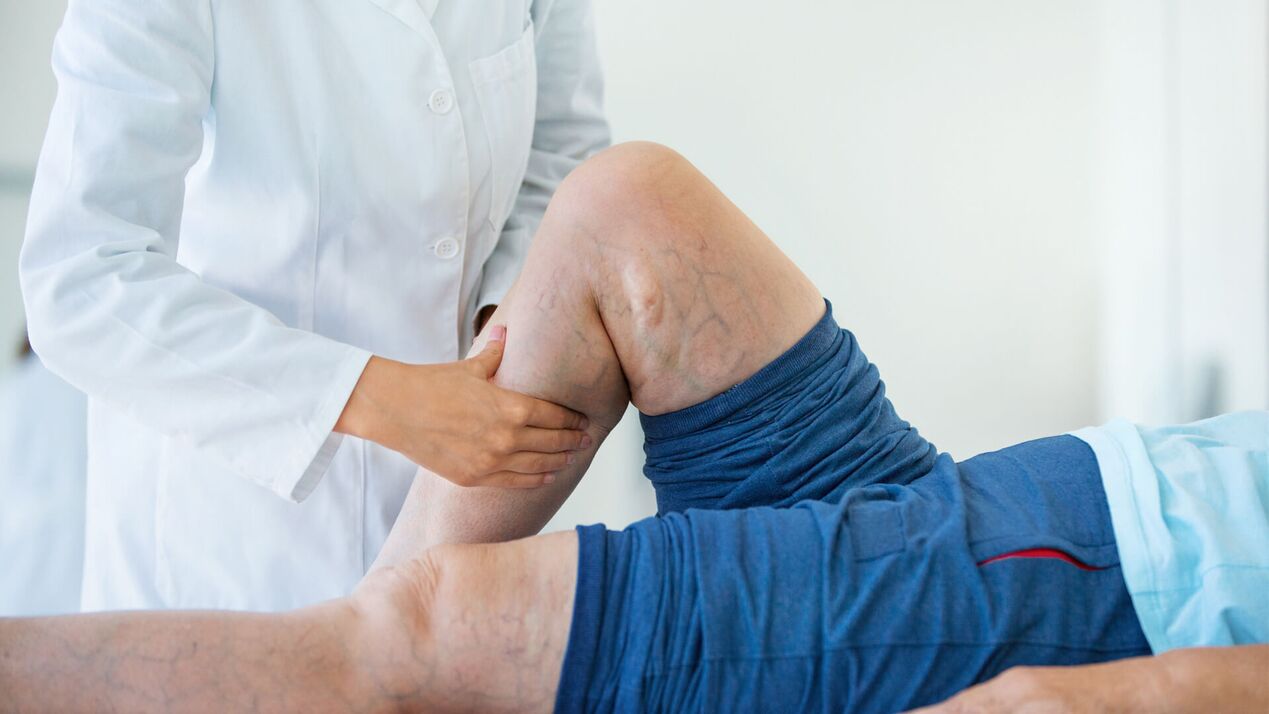
Os síntomas das varices en mulleres e homes son xeralmente similares, pero hai pequenas diferenzas
O síntoma máis evidente é a presenza veas dilatadas das extremidades inferiores diferentes tamaños:
- Ata 1 mm - telangiectasia ou araña vascular;
- de 1 a 3 mm - reticular (tortuoso);
- a partir de 3 mm – varices.
O funcionamento inadecuado da bomba muscular-venosa provoca o inchazo das pernas. Comeza no terzo inferior da perna e sobe ata o nivel da articulación do xeonllo.
Se as pernas permanecen inmóbiles nunha posición vertical durante moito tempo, o sangue estanca e a súa parte líquida "suda" a través da parede do vaso ata o tecido circundante. formas de inchazo. Ao deitarse, as extremidades non se inchan porque a circulación sanguínea ocorre de forma natural e sinxela.
Como recoñeces o inchazo? Mira a posición do elástico do calcetín. Despois da eliminación, queda un rastro, o que significa que o fluído se elimina mal e acumúlase nos tecidos.
Síntomas de edema nas varices:
- ocorrer ao redor do mediodía;
- empeora á noite ao estar de pé ou sentado durante longos períodos de tempo;
- pasar a noite mentres unha persoa dorme;
- Non moverse cara ao pé.
O edema venoso nas pernas adoita estar asociado Sensación de pesadezIsto pódese sentir como unha "tensión" ou "zumbido" nos músculos da pantorrilla ou en toda a parte inferior da perna.
Moitas veces pode ser perturbador calambres nocturnos das extremidades inferiores. A razón diso é a retención de sangue venoso, que perturba os procesos metabólicos nos músculos. Isto leva a fortes cólicas nos músculos da pantorrilla, que normalmente se desencadean ao estirarse mentres se dorme. Parece que a perna ten cólicos graves, polo que a persoa esperta.
Pel seca nas pernas é unha consecuencia de alteracións na nutrición dos tecidos. As toxinas que non se eliminan polo torrente sanguíneo perturban o funcionamento normal das células. A epiderme vólvese menos elástica e perde humidade, o que leva á descamación.
A insuficiencia venosa a longo prazo aumenta a permeabilidade vascular. A parte líquida e os compoñentes formados do sangue "suan" a través da parede ata o tecido circundante e destrúense alí. Os pigmentos do sangue se espallan baixo a pel: así se ve no exterior Hiperpigmentación, escurecemento da epiderme coa formación de manchas marróns.
O proceso adoita ir acompañado Compactación de tecidos (endurecemento), que se produce debido a un deterioro do abastecemento de sangue e unha nutrición inadecuada durante un longo período de tempo. Ao mesmo tempo, reconstrúese a estrutura da pel e do tecido subcutáneo; fanse máis ricas en fibras conxuntivas e menos elásticas. Este fenómeno obsérvase con máis frecuencia no terzo inferior da perna no interior.
Se a enfermidade non se trata, empeorará. En fases posteriores, aparecen úlceras tróficas. Hai unha ferida a longo prazo que non cicatriza na superficie interna do terzo inferior da perna. Pode ser do tamaño dunha moeda de cinco kopeques ou rodear toda a espinilla.
Complicacións das varices
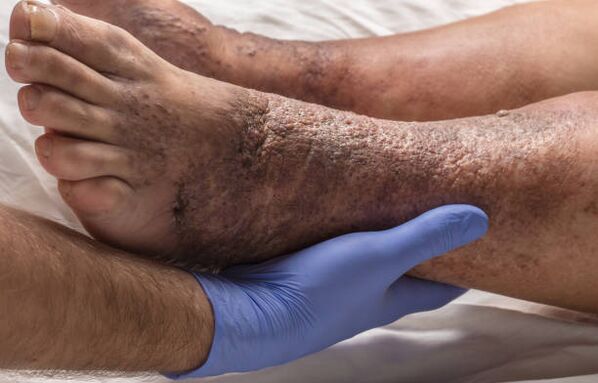
Inflamación das veas safenas, formación e desprendimento de coágulos de sangue, bloqueo das arterias pulmonares, cambios na pel, úlceras tróficas - todas estas son complicacións das varices, consecuencias dunha patoloxía a longo prazo.
Tromboflebite - Inflamación das veas safenas. Fórmase un coágulo de sangue nos vasos superficiais, que vai acompañado dunha reacción inflamatoria. Unha condición perigosa que ameaza con estenderse a veas máis profundas. Parte do coágulo pode desprenderse e viaxar polo corazón ata os pulmóns e bloquear unha arteria pulmonar. Esta condición chámase embolia pulmonar (EP).
O tratamento da tromboflebite adoita realizarse de forma ambulatoria, pero os métodos de tratamento dependen da condición do paciente e de moitos factores relacionados e son prescritos por un médico.
Flebotrombose – Formación de coágulos sanguíneos en veas profundas. A complicación leva a inchazo e dor constantes, que se asocian ao desprendemento dunha parte do coágulo de sangue e ao desenvolvemento dunha embolia pulmonar. A flebotrombose trátase nun hospital cunha estancia hospitalaria.
PE (embolia pulmonar) - unha condición na que un coágulo de sangue se rompe e viaxa á arteria pulmonar. O tromboembolismo pon en risco de morte súbita cando un coágulo de sangue bloquea unha arteria, causando asfixia, dor no peito e infarto pulmonar.
O bloqueo das pequenas ramas da arteria pulmonar pode ser asintomático pero pode ter graves consecuencias. Unha embolia pulmonar masiva só se trata na unidade de coidados intensivos.
Insuficiencia venosa crónica (IVC) - o resultado dun atraso no fluxo de sangue venoso nas pernas debido a un "colapso" do mecanismo da válvula.
Descríboo esquemáticamente así: O corpo humano está formado por células que precisan ser alimentadas. Ademais, o sangue arterial fresco e rico en osíxeno e nutrientes chega a todas as células e tecidos. Despois de que as células "comen", producen "residuos" que se eliminan nas veas. O sangue venoso purifícase, satúrase con osíxeno e convértese en sangue arterial. O círculo péchase.
Que pasa se tes problemas circulatorios? A drenaxe atrasase e non se eliminan os residuos. O tecido comeza a sufrir e pasa de normal a malo (enfermo). Todos os procesos cambian. O fluído sae das paredes dos vasos e fórmase edema. A dor ocorre. Co paso do tempo, o espazo intercelular cambia, o tecido subcutáneo faise máis groso e "encolle", a pel vólvese máis escura e espesa e desenvólvense úlceras que non curan a longo prazo.
Hiperpigmentación e lipodermatoesclerose – Consecuencias da VN crónica. Non son enfermidades que ameazan a vida, pero si afectan á calidade de vida. A sensación de tensión na pel e o seu aspecto antiestético provocan molestias. As complicacións diminúen despois do tratamento das varices.
Eczema varicoso – Inflamación da pel da parte inferior da perna con vermelhidão e comezón, zonas de choro e descamación. Externamente, parécese ao eccema común, só que se trata de forma diferente: sen eliminar a enfermidade subxacente (insuficiencia venosa), todas as pomadas son ineficaces.
Úlcera trófica – unha ferida aberta que non cicatriza durante máis de 2 meses. Prodúcese debido á alteración da nutrición dos tecidos. A mala circulación sanguínea e o estancamento limitan o aporte de nutrientes ás células, o que provoca a súa incapacidade para reproducirse normalmente e encher o defecto da pel con novas estruturas. Non ten sentido tratar as úlceras só con ungüentos; Para eliminar CVI, é necesario un enfoque integrado e multimétodo.
Sangrado de varices pode ocorrer incluso con lesións leves na zona da canela e moitas veces é grave porque a presión arterial nos vasos dilatados está por encima do normal. Deter o sangrado é doado: coloque un pano estéril sobre a ferida e venda con forza. Non use un torniquete; Se o membro está entumecido ou formiga, afrouxa o vendaje. Ademais, levante a perna máis arriba.
Diagnóstico
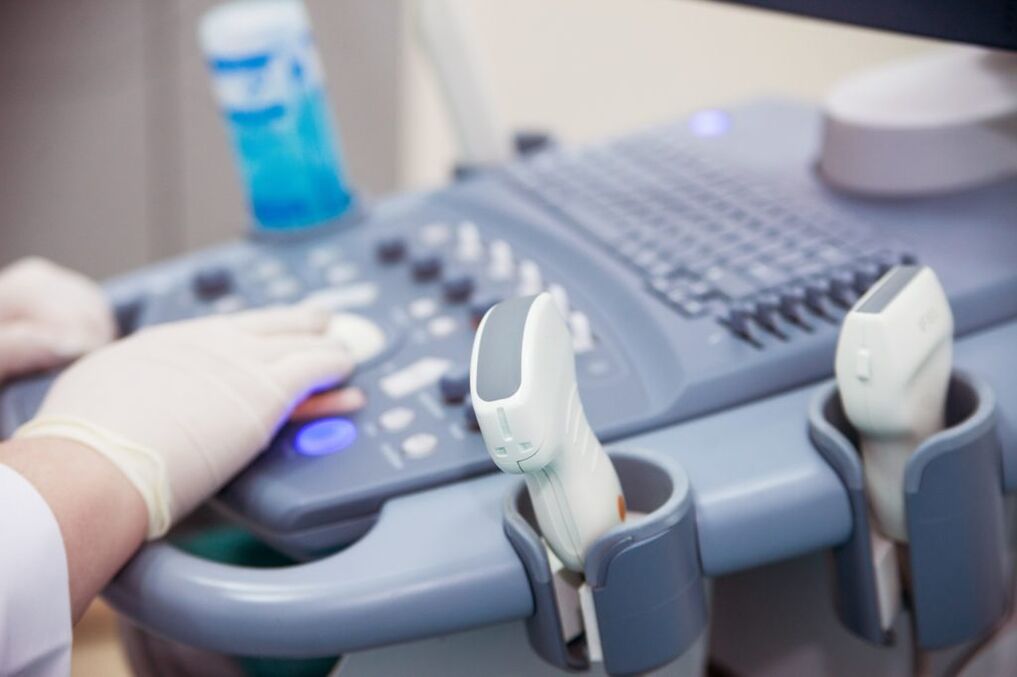
O diagnóstico comeza cunha consulta. O médico descobre se o problema son en realidade varices e só iso. Na miña práctica houbo casos con síntomas de varices, pero non tiveron nada que ver. O edema é causado por insuficiencia cardíaca, linfedema e alerxias.
O cadro clínico pode non indicar varices, senón outra enfermidade. A dor nos músculos da pantorrilla está asociada coa aterosclerose das arterias, a osteocondrose e os pés planos. As causas das úlceras tróficas inclúen presión arterial alta, infeccións cutáneas, ictus e danos nos nervios periféricos.
Un flebólogo realizará un diagnóstico diferencial e realizará un diagnóstico preciso para descubrir o que está causando os seus síntomas. Un método de diagnóstico fiable é o estudo dúplex. Axuda a aclarar o estado dos vasos sanguíneos e a desenvolver tácticas individuais para a xestión do paciente.
A tomografía computarizada, a venografía por resonancia magnética e a venografía úsanse raramente hoxe en día.
Como tratar?
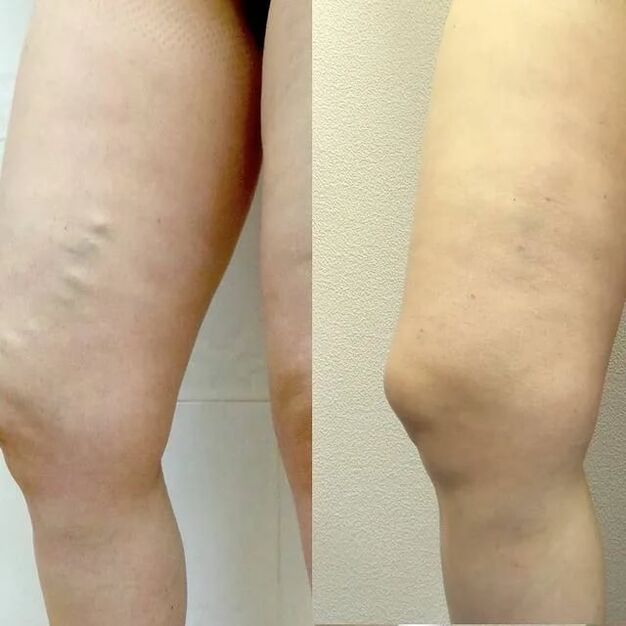
O tratamento sempre debe ser integral. Hai tres instrucións dispoñibles para o médico:
Primeiro - Punto elástico de compresión. Estes inclúen medias de xeonllos, medias e medias. Todos teñen diferentes niveis de presión. O tipo de malla e o grao de compresión son seleccionados individualmente dependendo do tipo e fase da patoloxía.
Gustaríame sinalar: se probaches usar medias de compresión pero non notaches ningunha mellora ou o teu estado empeorou, debes consultar un médico. Podes ter unha enfermidade que non sexa varices; Os produtos poden ser de mala calidade ou usarse incorrectamente. É importante descubrir por que non hai un impulso positivo.
Segundo - terapia farmacolóxica. O espectro de medicamentos que reducen as manifestacións de CVI é grande. Algunhas drogas son máis fortes, outras máis débiles. O médico selecciona os medicamentos tendo en conta o fabricante, a dosificación, o réxime de tratamento e a duración.
Terceiro - Operación. Existen diferentes tipos de operacións: flebectomía (eliminación de veas agrandadas mediante incisións), miniflebectomía (eliminación mediante punción), obliteración con láser (selado con láser), ablación por radiofrecuencia (sellado térmico). Cada método ten as súas propias vantaxes e desvantaxes, oportunidades e limitacións. O flebólogo decide que método ou combinación de métodos é o adecuado para vostede.

























